Qual a importância de doar sangue?
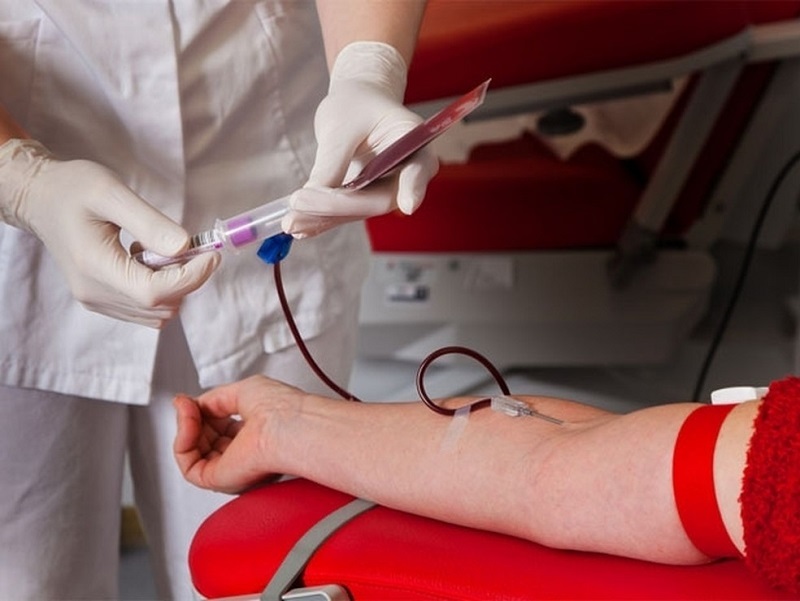
Junho Vermelho 2025: a campanha nacional que salva vidas com um gesto simples
O mês de junho marca uma das campanhas mais importantes do calendário da saúde pública brasileira: o Junho Vermelho, uma mobilização nacional que reforça a importância da doação de sangue. Criada pelo movimento Eu Dou Sangue, a campanha surgiu com o objetivo de combater a queda nos estoques dos hemocentros durante o inverno, período em que as doações costumam diminuir drasticamente.
O que é o Junho Vermelho?
O Junho Vermelho é uma campanha de conscientização que busca incentivar a doação voluntária e regular de sangue. A iniciativa ganhou força ao longo dos anos e hoje integra o calendário oficial do Ministério da Saúde. Durante todo o mês, instituições públicas e privadas promovem ações educativas, eventos e parcerias para mobilizar a população.
A campanha é especialmente relevante porque não existe substituto para o sangue humano. Ele é essencial em tratamentos de câncer, cirurgias, transplantes, acidentes graves e doenças hematológicas. Uma única doação pode salvar até quatro vidas.
Por que junho?
O mês de junho foi escolhido estrategicamente por dois motivos principais:
- É o início do inverno, quando os estoques dos bancos de sangue tendem a cair devido ao aumento de doenças respiratórias e à redução no comparecimento de doadores.
- 14 de junho é o Dia Mundial do Doador de Sangue, data instituída pela Organização Mundial da Saúde (OMS) em homenagem ao imunologista Karl Landsteiner, descobridor dos grupos sanguíneos.
Como doar sangue?
Para doar sangue, é necessário:
- Ter entre 16 e 69 anos (menores de idade com autorização dos responsáveis)
- Pesar mais de 50 kg
- Estar em boas condições de saúde
- Estar alimentado e descansado
- Apresentar documento oficial com foto
A doação é rápida, segura e indolor. O processo completo leva cerca de 40 minutos e pode ser feito em hemocentros e unidades móveis de coleta espalhadas por todo o país.
Ações em destaque no Junho Vermelho 2025
Neste ano, diversas ações estão sendo realizadas em todo o Brasil. A Fundação Hemocentro de Brasília, por exemplo, lançou a campanha Conexão Vital, com o slogan “Dar o sangue pela vida fortalece nossa corrente vital”
A programação inclui palestras, feiras de saúde, corridas solidárias e coletas externas.
Além disso, empresas estão sendo incentivadas a promover campanhas internas de doação, criando ambientes mais solidários e conscientes. A participação ativa da sociedade civil é fundamental para manter os estoques de sangue em níveis seguros.
Conclusão: doar sangue é um ato de amor
O Junho Vermelho é mais do que uma campanha: é um movimento de solidariedade que salva vidas. Em um país com mais de 200 milhões de habitantes, o número de doadores regulares ainda é baixo. Por isso, cada gesto conta.
Se você está saudável e dentro dos critérios, procure o hemocentro mais próximo e doe sangue. Você pode ser a diferença entre a vida e a morte para alguém.

Conheça mais sobre a Dose Certa
Artigos relacionados:
O Brasil está usando mais remédios para dormir

Os medicamentos usados para induzir o sono e controlar episódios de insônia voltaram ao centro das discussões sobre saúde em 2026. O aumento da procura por esse tipo de tratamento tem chamado atenção de especialistas, principalmente pelo crescimento do uso contínuo desses medicamentos entre adultos acima dos 40 anos.
Parte desse movimento acompanha uma mudança silenciosa na rotina da população.
Nos últimos anos, dormir mal deixou de ser um problema ocasional para muita gente. Jornadas longas, excesso de estímulos, ansiedade constante e dificuldade de desacelerar fizeram com que noites mal dormidas passassem a ocupar espaço fixo na vida cotidiana.
O problema é que, quando o cansaço se acumula por semanas ou meses, muitas pessoas começam a buscar soluções rápidas para conseguir dormir.
É nesse ponto que especialistas têm levantado um alerta.
Medicamentos para sono podem fazer parte do tratamento em alguns casos, mas o uso prolongado sem acompanhamento adequado pode trazer riscos importantes, principalmente relacionados à dependência, sonolência diurna, alterações cognitivas e aumento do risco de quedas em pessoas mais velhas.
Outro desafio envolve a percepção de normalidade.
Muita gente passa a enxergar o remédio como única forma possível de dormir. Aos poucos, o organismo deixa de associar o descanso a hábitos naturais da rotina e passa a depender de estímulos externos para iniciar o sono.
Ao mesmo tempo, médicos e pesquisadores têm reforçado que a insônia raramente aparece sozinha.
Ela costuma estar ligada a outros fatores da rotina, como ansiedade, excesso de trabalho, uso excessivo de telas, estresse crônico e até horários irregulares ao longo da semana.
Por isso, parte das discussões atuais sobre saúde do sono tem defendido abordagens mais amplas, que envolvam comportamento, ambiente e qualidade da rotina diária — e não apenas intervenções medicamentosas isoladas.
Esse debate também revela uma transformação maior.
O sono deixou de ser tratado apenas como descanso e passou a ser entendido como parte central da saúde física e mental.
Quando ele falha por muito tempo, o impacto aparece em diferentes áreas da vida: memória, concentração, humor, produtividade e continuidade de hábitos importantes do cotidiano.
No fim, o aumento do uso de medicamentos para dormir talvez diga menos sobre o sono em si e mais sobre a dificuldade crescente que as pessoas têm encontrado para desacelerar.
Artigos relacionados:
Novas recomendações mudam a forma de medir a pressão

Por muitos anos, medir a pressão arterial durante uma consulta parecia suficiente para entender se estava tudo bem com a saúde cardiovascular. O paciente sentava, aguardava alguns minutos e saía do consultório com um número que, muitas vezes, definia os próximos passos do tratamento.
Mas especialistas têm alertado que essa medição isolada pode contar apenas parte da história.
As novas diretrizes brasileiras para aferição da pressão arterial passaram a recomendar um acompanhamento mais amplo, incluindo medições feitas em casa e ao longo de diferentes momentos da rotina. A mudança acompanha um movimento que já vinha crescendo em outros países: olhar menos para um resultado pontual e mais para o comportamento da pressão no dia a dia.
Isso acontece porque a pressão arterial não permanece estática. Ela responde ao estresse, ao sono, à alimentação, ao trânsito, ao trabalho e até ao ambiente onde a medição é feita.
Há pessoas que chegam ao consultório tensas e apresentam níveis mais altos apenas naquele momento. Em outros casos, acontece o contrário: a pressão parece controlada durante a consulta, mas permanece elevada na maior parte do dia sem que isso seja percebido.
É justamente aí que entra a importância das medições fora do ambiente clínico.
Segundo as recomendações mais recentes, acompanhar a pressão em casa durante alguns dias consecutivos ajuda a identificar padrões com mais precisão. Em vez de depender de uma única aferição, o médico consegue observar como o organismo se comporta dentro da rotina real do paciente.
A forma de medir também passou a receber mais atenção.
As diretrizes reforçam que pequenos detalhes fazem diferença no resultado: estar em repouso antes da aferição, evitar conversar durante o processo, manter os pés apoiados no chão e usar equipamentos validados são alguns dos cuidados recomendados.
Pode parecer exagero, mas variações pequenas podem alterar a leitura e influenciar decisões importantes sobre diagnóstico e tratamento.
Outro ponto que chama atenção é como esse novo olhar muda a participação do próprio paciente no acompanhamento da saúde.
Quando a medição passa a fazer parte da rotina, fica mais fácil perceber oscilações, entender hábitos que impactam a pressão e acompanhar a resposta do organismo ao tratamento ao longo do tempo.
Isso também exige constância.
Monitorar corretamente a pressão depende de frequência, organização e continuidade, principalmente para quem já convive com hipertensão ou outros fatores de risco cardiovasculares.
No fim, as novas recomendações mostram uma mudança importante no cuidado cardiovascular: entender a saúde não apenas dentro do consultório, mas dentro da vida cotidiana.
Porque, muitas vezes, é na rotina que os sinais mais importantes aparecem.
Fontes:
https://www.cnnbrasil.com.br/saude/pressao-12-por-8-passa-a-ser-considerada-alta-entenda-novas-diretrizes/
https://veja.abril.com.br/saude/brasil-ganha-novas-diretrizes-para-medir-pressao-em-casa-e-no-consultorio/
https://www.incor.usp.br/sites/incor2024/noticia/novas-diretrizes-para-medir-pressao-em-casa-e-no-consultorio-medico
Artigos relacionados:
Quando o tratamento vira mais uma tarefa mental

Responder mensagens, lembrar reuniões, organizar contas, cuidar da casa, acompanhar compromissos. Em meio a tantas tarefas mentais ao longo do dia, muita gente tem sentido dificuldade para manter constância até em cuidados importantes com a própria saúde.
Em 2026, o excesso de estímulos e a sobrecarga da rotina voltaram ao centro das discussões sobre saúde mental e bem-estar. Pesquisas recentes mostram que os brasileiros estão cada vez mais cansados mentalmente e com dificuldade de equilibrar rotina, descanso e autocuidado.
Nesse cenário, tratamentos contínuos acabam entrando na mesma lista de tarefas que disputam atenção o tempo inteiro.
O cansaço mental também afeta o cuidado com a saúde
Nem sempre o esquecimento acontece por descuido.
Quando a mente está sobrecarregada, tarefas repetitivas começam a exigir mais energia mental. Isso inclui lembrar horários, organizar medicamentos e manter constância em tratamentos de longo prazo.
Com o tempo, o cuidado pode começar a parecer mais uma obrigação difícil de sustentar.
Por que a rotina atual aumenta essa sensação?
A rotina se tornou mais fragmentada.
Notificações constantes, excesso de informação e mudanças frequentes de horário fazem com que o cérebro permaneça em estado de alerta por mais tempo.
Essa sensação contínua de urgência reduz a capacidade de manter hábitos estáveis, inclusive os relacionados à saúde.
Quando o tratamento depende da memória o tempo todo
Tratamentos contínuos exigem repetição.
Mas quanto mais etapas dependem apenas da memória, maior pode ser o desgaste ao longo do tempo, principalmente em períodos mais corridos ou emocionalmente cansativos.
É por isso que muitas pessoas buscam formas de deixar o cuidado mais simples, previsível e integrado à rotina real.
O peso silencioso das pequenas decisões
Decidir todos os dias qual medicamento tomar, conferir horários ou reorganizar etapas manualmente pode parecer simples isoladamente.
Mas, somadas, essas pequenas decisões aumentam a carga mental do dia.
Reduzir atritos na rotina pode ajudar não apenas na organização, mas também na continuidade do tratamento.
Cuidado contínuo precisa funcionar na vida real
Rotinas perfeitas raramente existem.
Por isso, estratégias que ajudam a trazer mais clareza, previsibilidade e continuidade para o tratamento tendem a facilitar o cuidado no longo prazo.
Quando a organização depende de menos esforço mental diário, manter constância se torna mais possível.
Conclusão
O excesso de tarefas mentais não afeta apenas produtividade ou descanso. Ele também interfere na forma como as pessoas conseguem manter cuidados importantes com a própria saúde.
Entender esse impacto é essencial para criar rotinas de cuidado mais sustentáveis, leves e adaptadas à vida real.
Artigos relacionados:
Uso de Ozempic sem indicação: riscos e efeitos na rotina

O uso de medicamentos como Ozempic tem crescido fora das indicações médicas, principalmente com foco em emagrecimento rápido. Esse movimento ganhou força nos últimos meses, impulsionado por redes sociais e pela busca por resultados imediatos.
Mas, por trás da promessa de perda de peso, existem impactos importantes que vão além do curto prazo e que afetam diretamente a saúde e a rotina.
O que é o Ozempic e para que ele é indicado?
Ozempic é um medicamento à base de semaglutida, indicado principalmente para o tratamento do diabetes tipo 2.
Ele atua ajudando a controlar os níveis de glicose no sangue e também influencia a sensação de saciedade. Por isso, passou a ser utilizado, de forma não indicada, como estratégia para emagrecimento.
Esse uso fora da prescrição é o que levanta os principais alertas.
Por que o uso sem indicação médica aumentou?
Nos últimos anos, houve uma mudança no comportamento de busca por saúde e estética.
A promessa de perda de peso mais rápida, aliada à visibilidade em redes sociais e relatos pessoais, fez com que muitas pessoas passassem a considerar o uso do medicamento sem avaliação médica.
Além disso, a percepção de que se trata de um medicamento “seguro” contribui para decisões sem acompanhamento adequado.
Quais são os riscos do uso sem acompanhamento?
O uso sem orientação pode trazer efeitos que impactam diretamente o dia a dia.
Entre os mais comuns estão desconfortos gastrointestinais, como náuseas, vômitos e alterações no funcionamento intestinal. Esses sintomas podem parecer leves no início, mas, quando persistem, afetam a alimentação, o bem-estar e a disposição.
Outro ponto de atenção é o uso irregular ou ajustes de dose por conta própria, que podem aumentar o risco de efeitos adversos e comprometer o equilíbrio do organismo.
O impacto na rotina e na alimentação
Um dos efeitos mais perceptíveis é a redução do apetite. Embora isso possa parecer positivo à primeira vista, na prática pode gerar desorganização alimentar.
Pular refeições ou comer menos do que o necessário pode levar a queda de energia, dificuldade de concentração e alterações no humor.
Ao longo do tempo, isso impacta não apenas o resultado esperado, mas também a qualidade de vida.
O risco da automedicação e da descontinuidade
O uso sem acompanhamento também aumenta a chance de interrupções ou mudanças sem orientação.
Parar o uso de forma abrupta ou utilizar o medicamento de forma intermitente pode gerar efeitos rebote, além de comprometer qualquer estratégia de cuidado que esteja sendo construída.
A constância e o acompanhamento são parte essencial de qualquer tratamento seguro.
Quando o uso exige atenção imediata?
Alguns sinais indicam que o uso pode não estar adequado:
Sintomas persistentes, impacto significativo na rotina, dificuldade em manter alimentação regular ou uso sem prescrição são pontos de alerta importantes.
Nesses casos, buscar orientação profissional é fundamental para reavaliar o uso.
O papel da rotina no uso seguro de medicamentos
Mais do que o medicamento em si, o contexto faz diferença.
Manter horários organizados, seguir corretamente a prescrição e evitar ajustes por conta própria são atitudes que aumentam a segurança.
A adesão ao tratamento não está apenas no início, mas na continuidade. E isso depende diretamente da rotina.
Conclusão
O uso de Ozempic sem indicação médica pode parecer uma solução rápida, mas envolve riscos que vão além do objetivo inicial.
Entender os impactos, respeitar a orientação profissional e manter uma rotina organizada são pontos essenciais para um cuidado mais seguro e consciente.




